Mots clés uvéite, imagerie multimodale, biothérapie, immunosuppresseur, masquarade
Résumé Le domaine de l'inflammation oculaire a connu de nombreuses évolutions cliniques et thérapeutiques au cours des dernières années. Un protocole national de diagnostic et de soins consacré aux uvéites non infectieuses de l'enfant et de l'adulte a été publié par la HAS et les travaux de nos confrères internistes, pédiatres, infectiologues ou encore rhumatologues ont grandement amélioré la précision du diagnostic de nombreuses pathologies dont nous voyons en consultations les manifestations ophtalmologiques. L'ensemble de ces évolutions a permis une amélioration du pronostic des patients souffrant d'uvéites en 2022.
Introduction Les uvéites constituent un groupe très hétérogène de manifestations inflammatoires ou infectieuses des différentes tuniques de l'œil. Grâce aux données extensives de la littérature, plus d'une soixantaine d'entités différentes ont été mises en évidence. L'enjeu en 2022 n'est donc plus seulement le diagnostic positif des uvéites, mais aussi la recherche des pathologies associées et leurs éventuels traitements. En effet, nos ressources en termes d'outils diagnostiques et notre arsenal thérapeutique se sont grandement étoffés depuis plusieurs années et nous permettent aujourd'hui une meilleure prise en charge de ces patients souvent jeunes et appartenant à des catégories socio-professionnelles actives.
Épidémiologie et classification Les uvéites sont des pathologies graves et représentent même la 3e cause de cécité dans le monde [1]. Les données épidémiologiques sont très variables selon la population étudiée, mais l'incidence globale est estimée entre 17 et 50/100000 habitants par an. La prévalence, varie entre et 38-770/100000 habitants [2]. La classification des uvéites selon le site primitif de l'inflammation est encore à ce jour la plus utilisée et la plus répandue dans les centres qui prennent en charge fréquemment ces pathologies. On distingue donc les uvéites antérieures (qui touchent le corps ciliaire et l'iris), les uvéites intermédiaires (associées à une hyalite importante) et les uvéites postérieures avec atteinte de la rétine et/ou de la choroïde. Dans les populations occidentales, les uvéites antérieures sont les plus fréquentes, pouvant représenter jusqu'à 70 % de certaines cohortes, et les uvéites postérieures sont les plus rares [3]. Les uvéites sont plutôt des pathologies de l'adulte, les atteintes pédiatriques représentant 2 à 13 % de toutes les uvéites [4]. Avec le vieillissement de la population, le nombre de cas d'uvéites chez les sujets âgés de plus de 60 ans a sensiblement augmenté. La démarche diagnostique doit s'attacher à rechercher systématiquement un syndrome de mascarade, en particulier une néoplasie qui pourrait mimer une uvéite [5].
Prise en charge diagnostique clinique Elle est de plus en plus souvent orientée par l'interrogatoire associé à un examen clinique le plus précis possible. L'interrogatoire est en général complété après avoir catégorisé le type d'uvéite présenté par le patient (antérieure, intermédiaire ou postérieure). Il convient de rechercher les facteurs de risques classiques comme les antécédents infectieux ou de pathologies inflammatoires, les lésions cutanées, les aphtes, les douleurs articulaires, les signes fonctionnels ou encore les traumatismes. Depuis les nombreux progrès des immunothérapies dans la prise en charge des différents cancers, une attention particulière doit être portée à la prise éventuelle de ces traitements qui peuvent être pourvoyeurs d'uvéites [6]. Récemment certains anti VEGF de nouvelle génération, comme le brolucizumab [7] ont également été associés à des épisodes inflammatoires intra oculaires. L'examen clinique recherche le type anatomique de l'atteinte, le caractère unilatéral ou bilatéral, l'aspect des précipités retro cornéens (granulomateux ou non) (figure 1), la présence de synéchies irido-cristalliniennes, les lésions du fond d'œil (foyers rétiniens ou choroïdiens). Les signes de gravité que sont l'œdème maculaire, l'œdème papillaire, les vascularites hémorragiques (figure 2) sont également importants à prendre en compte. Grâce à la standardisation de la nomenclature des uvéites [8] (SUN), les critères diagnostiques ont pu être uniformisés, ce qui pose les bases d'un emploi futur de l'intelligence artificielle dans ce domaine [9]. C'est l'aspect clinique qui dicte le bilan complémentaire initial. Ce dernier est idéalement réalisé de concert avec une équipe multidisciplinaire qui comprend les internistes, les pédiatres, les neurologues ou les rhumatologues. Un bilan initial minimal sera réalisé selon la présentation clinique et les antécédents de chaque patient. En plus des explorations biologiques standards, le recours à l'analyse de l'humeur aqueuse prélevée grâce à une ponction de chambre antérieure s'est multiplié. En effet, il permet une recherche ciblée d'agents pathogènes infectieux, de cellules anormales, ou encore de profil cytokinique en faveurs de syndromes lymphoprolifératifs [10]. Le cas échéant il permet de suivre l'efficacité de certains traitements. S'il n'est pas rare que le bilan initial ne permette pas de mettre en évidence une cause précise de l'uvéite, il est important de savoir répéter les examens en cas de modification de la présentation clinique. Le suivi régulier du malade permet de s'assurer de la bonne évolution clinique sous traitement.
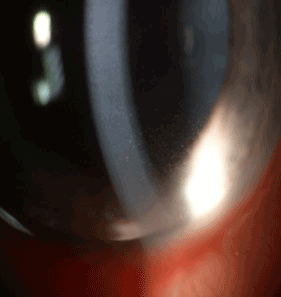
Figure 1 Photographie du segment antérieure retrouvant des précipités rétro cornéens fins non granulomateux
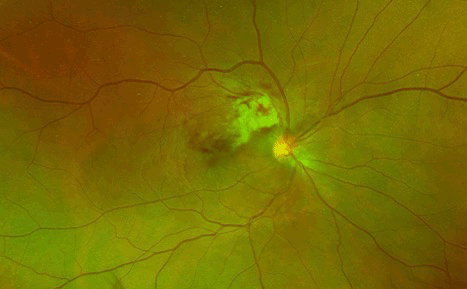
Figure 2 Photographie du fond d'œil illustrant une vascularite hémorragique occlusive dans le cadre d'une maladie de Behçet
Imagerie multimodale L'imagerie est un complément indispensable pour décrire et comprendre les manifestations inflammatoires. Depuis de nombreuses années, différentes techniques nous ont permis d'imager la rétine, la choriocapillaire et le stroma choroïdien. L'évolution récente des technologies et l'avènement des OCT-angiographie [11] a un peu réduit le recours aux angiographies à la fluorescéine (FA) et au vert d'indocyanine (ICG). Néanmoins l'uvéite postérieure reste une indication importante à l'angiographie en particulier ICG afin de décrire les éventuelles lésions inflammatoires dans certaines maladies comme la choroïdite multifocale. L'imagerie grand champ constitue également une évolution majeure car elle permet une meilleure évaluation systématique de la périphérie rétinienne en particulier dans les vascularites systémiques [12], ainsi qu'un suivi iconographique des lésions rétiniennes périphériques. L'imagerie du segment antérieur est également très utile, en particulier le tyndallomètre laser. Les autres examens d'exploration électro physiologiques, les champs visuels, l'échographie sont autant d'examens à la disposition du clinicien et qui permettent d'affiner le diagnostic.
Progrès thérapeutiques Le traitement des uvéites est probablement le domaine qui a le plus évolué depuis plusieurs années. La prise en charge de certaines pathologies, en particulier infectieuses, est aujourd'hui bien codifié et fait appel à des traitements systémiques et locaux. C'est surtout la meilleure connaissance du pronostic des uvéites infectieuses postérieures par exemple qui a encouragé l'agressivité du traitement initial [13].
Pour les uvéites inflammatoires ou idiopathiques, la corticothérapie garde une place importante mais elle est aujourd'hui rapidement associée en cas de résistance ou de dépendance à des traitements immunosuppresseurs ou à des biothérapies. La maladie de Behçet ou l'ophtalmie sympathique justifient même aujourd'hui de l'introduction simultanée d'emblée de corticoïdes et de traitement biologiques [14]. De même, dans le traitement de l'arthrite juvénile idiopathique (AJI), l'introduction du méthotrexate et des anti TNF alpha a permis une nette réduction des complications à type de cataracte et de glaucome en permettant un meilleur contrôle inflammatoire au prix d'une moindre corticothérapie (et donc de moins d'effets indésirables cortico-induits). Dans une optique d'escalade thérapeutique, les patients présentant des atteintes sévères résistantes (en particulier les œdèmes maculaires) ont également vu leur pronostic s'améliorer avec le développement de nouvelles molécules comme le Tocilizumab, l'Interferon, le Rituximab ou encore les molécules anti JAK [15]. Ces molécules, ainsi que d'autres, sont en cours d'évaluation afin d'en élargir les indications.
En parallèle du développement de ces thérapeutiques systémiques, d'autres traitements locaux sont aujourd'hui très utilisés. Les injections intra vitréennes d'anti VEGF permettent un contrôle de l'exsudation provoquée par les néovaisseaux inflammatoires. L'implant de dexamethasone intra vitréen est également un traitement de choix des uvéites intermédiaires et postérieures unilatérales sans atteinte systémique associée [16]. Le traitement peut agir jusqu'à 4 à 5 mois mais certains patients doivent bénéficier d'injections plus régulières. De même l'implant d'acétonide de fluocinolone a obtenu l'AMM européenne pour le traitement de l'uvéite intermédiaire, postérieure ou totale non infectieuse de l'adulte, avec un remboursement attendu dans les prochaines semaines. Ce traitement a pour principal avantage une durée d'action plus longue, jusqu'à 3 ans. Ces thérapeutiques locales peuvent être utilisées seules ou en association avec les traitements systémiques.
L'objectif est de s'appuyer sur la complémentarité des traitements afin d'assurer le meilleur contrôle de l'inflammation possible tout en minimisant les effets indésirables iatrogènes. Un algorithme peut résumer cette approche (figure 3).
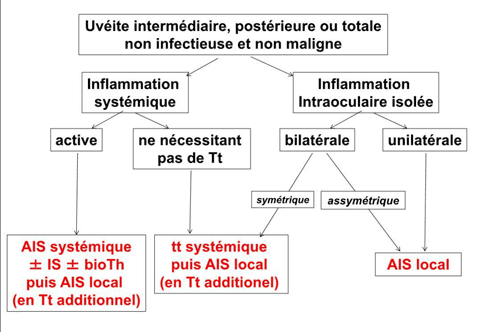
Figure 3 Algorithme thérapeutique des uvéites non infectieuses postérieures, intermédiaires ou totales
Conclusions Les évolutions récentes dans le domaine des uvéites permettent en 2022 un diagnostic plus précoce et plus précis, étayé par une imagerie multimodale. L'objectif est de pouvoir proposer une stratégie thérapeutique efficace personnalisée à chaque patient pour permettre à la fois d'assurer le contrôle de l'inflammation pathologique et en même temps de limiter les effets indésirables et les complications chez ces patients souvent jeunes et actifs. Les recommandations du PNDS vont également dans ce sens [17].


